当院の消化器外科は上部消化管外科、下部消化管外科、および肝胆膵外科グループからなり、積極的に外科治療を行っています。年間700例以上の消化器外科関連手術を実施しており、豊富な経験のもと高度で安全な医療を提供しています。
消化器疾患では、従来の開腹手術から鏡視下手術まで多種多様な手術を施行しています。
上部消化管(担当:赤丸、和田)
胃癌、食道癌、胃GIST、上部消化管穿孔などが主な治療の対象になります。
食道癌:
食道癌手術は、消化器外科領域で最も侵襲の大きな手術のひとつですが、食道癌手術領域においても、胸腔鏡手術が普及してきています。当院でも2017年より腹臥位での胸腔鏡下食道切除術を導入しています。
一般的に食道癌患者はhigh riskの方が多く、手術のみではなく術前術後の周術期管理も重要であり、担当医より直接指導させて頂きます。
食道癌領域でも化学療法の果たす役割は増加しており、食道癌治療ガイドラインでは、切除可能進行食道癌に対して、術前抗癌剤治療で腫瘍を縮小させ、微小転移を制御してから、根治手術を施行することが推奨されています。当院では術前DCF(ドセタキセル、シスプラチン、5FU)療法を積極的に実施しています。また食道癌治療においては放射線治療も有効な選択肢のひとつであり、放射線治療医と連携し、放射線治療、化学放射線治療を実施しています。当科ではこれら食道癌に対する化学療法、放射線治療も研修、経験することができます。
胃癌:
当科では年間50例程度の胃癌切除術を実施しています。従来の開腹手術の割合が30-40%、腹腔鏡手術の割合が60-70%です。
腹腔鏡手術が普及してきた現在でも、胃癌に対する開腹胃切除術は、消化器外科医にとって基本的な手術手技がすべて含まれる標準手術であり、研修中に修得しなければいけない手術であると考えています。当科ではまずこの開腹胃癌手術の経験から積んで頂きます。
一方で、胃癌腹腔鏡手術は手技が難しいため習得には経験を要し、まだまだ施設間、術者間の格差が大きいのが現状です。当科では日本内視鏡外科学会技術認定を取得した経験豊富な医師が担当しており、手術の定型化を図り、指導体制も確立しています。胃癌腹腔鏡手術に関しては、スコピストから担当して頂き、一般の腹腔鏡手術に習熟してきた研修後期には実際に執刀して頂くことにしています。
胃癌治療ガイドラインでは、胃癌の進行度別に手術を含む各種治療法とその適応など、具体的な指針が示されています。つまり治療法を選択するときには、胃癌の進行度を正確に診断することが非常に重要であると言えます。われわれは胃癌の進行度をできる限り正確に、しかも迅速に診断することにこだわっています。
腹膜転移は胃癌の転移形式のなかで最も多い転移形式ですが、腹膜播種と言われるように微小結節を形成することが多く、CTのみで腹膜転移の有無を判定することは困難です。この腹膜転移の有無を確認するために審査腹腔鏡が有効であり、当科では、進行胃癌に対しては積極的に実施しています。
胃癌治療ガイドラインでは根治切除術を施行したStageⅡ、Ⅲの患者様には内服抗癌剤であるS-1を1年間(StageⅢに対しては、ドセタキセルも半年間併用)実施する治療が推奨されています。しかしⅢ期のなかでも、大型の腫瘍、あるいは多発リンパ節転移を認めるような高度進行胃癌の場合、手術→術後補助化学療法のみではなかなか再発を制御できないという現実があります。こうした高度進行胃癌に対しては、当科では術前化学療法を積極的に導入しています。術前化学療法の方が術後化学療法と比較して、より強力な治療を施行できるという利点があり、胃癌と患者さんの状態に応じて、選択しています。胃癌の治癒のためにはもちろん手術が一番重要なのですが、手術だけではない、抗癌剤治療を組み合わせた治療の有効性を経験して、胃癌治療の多様性を修得してほしいと思います。
下部消化管(担当:太田、宗方、池嶋)
当院では良性から悪性まで幅広い大腸肛門疾患に対し、消化器外科専門医、大腸肛門病専門医が中心となり、治療します。
大腸癌:
大腸癌は当科でも症例数の非常に多い手術(年100件以上)です。盲腸から直腸まですべて腹腔鏡下手術で行いますが、開腹手術も2割ほどはありますので両方の基本手技が学べます。研修医の執刀も指導医の監督下で段階を踏んでやってもらっています。
近年、化学療法は大腸癌治療においては非常に重要な手段です。大腸癌は完全切除ができれば生命予後は延長しますし、その後のQOL(生活の質)も向上しますので切除には拘っています。たとえば、大きな癌を適切な抗がん剤で小さくして切除が可能となることもしばしば経験します。このようなneoadjuvant chemotherapy によるconversion surgeryで外科医冥利に尽きるような経験もできます。一方、切除不能な癌にはなるべく副作用の少ない適切な化学療法を選択し、緩和ケアを専門スタッフと共に社会的精神的配慮をし、前向きに治療を進めて緩和ケアにおける治療医の果たす重要性を理解できるように指導しています。
周術期管理に関しては当院が今、最も興味をもって積極的に行っているのは術後回復強化(ERAS: Enhance Recovery After Surgery)プログラムです。大腸癌手術後に早期回復、早期退院を促し、社会復帰を早める取り組みで、世界でも注目され、徐々に普及してきています。本邦ではいち早く導入し、既に実績を積み、実際に学会・論文発表もしています。当科の研修ではERASプログラムの実際を研修し、早期回復を目の当たりにすることができます。またERASプログラム推進のためには他職種との連携が必須であり、チーム医療の重要性も理解できるはずです。
肛門疾患:
肛門疾患は、実臨床において非常に頻度の高い疾患です。しかし、他の市立病院では専門家が不在で、あまり得意な分野でないことが多いようですが、当院では積極的に診療しています。
痔疾患(痔核、裂肛、痔瘻)の診断と治療、直腸脱手術(アルテマイア法、デロルメ法、腹腔鏡下直腸固定術など)も得意として数多く治療しており、これらの疾患を研修することが可能です。特に当院では直腸脱の手術に関しては近隣の医療機関から多く紹介され、研修医の皆さんもたくさん学べると思います。
肝・胆・膵(担当:柴田、森本、瀧内)
当院では日本肝胆膵外科学会が認定する高度技能指導医が全ての治療、レジデント、研修医の指導に責任を持って携わっています。年間約50例の肝胆膵悪性疾患を手術していますが、年々症例数は増加し、2018年は肝切除48例、膵切除22例、計70例と過去最高の症例数となり、2019年日本肝胆膵外科学会の認定修練施設(B)に申請しました。
通常、肝胆膵の悪性疾患の手術は難しいため、研修医には執刀させない施設が多いと思いますが、当院では、基本的に担当した研修医が術者として執刀し、実力に応じて、出来るところまで手術し、高難度手術の醍醐味を体感してもらっています。
肝癌:
原発性肝癌の当院での治療の特色は全例消化器内科と協力して治療をしている点です。当院では、まず全例消化器内科へ紹介されるので、可能な限り、局所治療としてラジオ波治療や放射線治療が選択され、それらが困難な症例のみ手術が選択されます。腹腔鏡手術を第一選択とし、全体の約70%で施行されています。また転移性肝癌も年々増加しており、2018年は15例となり、再切除症例も可能な限り、腹腔鏡で取り組んでいます。
膵癌:
膵癌は年々増加傾向にあり、年間手術件数は約15例で、近年の化学療法の進歩により、血管浸潤症例においても術前放射線化学療法を施行することによって、手術が可能になる症例も存在し、術後補助化学療法を追加することによって術後2年以上の長期予後が得られています。IPMNなど膵嚢胞性疾患については可能な限り腹腔鏡手術を選択しています。
胆道癌:
胆道癌の年間手術件数は約10例で、肝門部胆管癌、遠位胆管癌、胆嚢癌、十二指腸乳頭部癌などに対して膵癌同様、手術と化学療法、放射線治療を含めた集学的治療を行い、良好な治療成績を得ています。
胆嚢結石症、急性胆嚢炎:
胆嚢結石症、急性胆嚢炎に対しては、原則として全例、腹腔鏡下で胆嚢摘出術を施行しています。この腹腔鏡下胆嚢摘出術は、年間約150例と当科の全身麻酔で最も多い手術で、腹腔鏡手術の入門的な手術となっており、基本的に研修医が施行しています。当院の特徴は全例術中胆道造影を施行することであり、研修医は全員この手技を体得しています。壊死性胆嚢炎など炎症の強い症例も積極的に研修医に執刀してもらっています。もちろん難しい場合は指導医が代わり、安全な手術を心掛けています。
ヘルニア(担当:柴田、瀧内、和田、池嶋)
鼠径ヘルニア
当院では、クーゲル法(腹膜前腔にメッシュを挿入する方法)と腹腔鏡下ヘルニア修復術(TAPP法:Transabdominal preperitoneal approach、腹腔鏡で腹腔側から腹膜を一旦切開し、ヘルニア門にメッシュを装着し、再度腹膜を縫合閉鎖する術式)を実施しており、患者様の病態と希望に合わせて選択しています。
特にTAPP法は腹腔鏡手術の基本手技習得に非常に有効な術式です。当科では研修医の先生にも、段階を踏んで経験してもらいます。
緊急症例
当科では、年間150例以上の緊急手術を実施しています。
緊急症例は救急診療部門と連携して診断、治療にあたり、麻酔科、手術室とも密接に連絡をとり、早期に対応する態勢が整っています。
急性虫垂炎や急性胆嚢炎、穿孔性腹膜炎やイレウスなど、数多く経験することが可能です。これらcommon diseaseの診断、手術適応の判断、そして実際の手術手技は、消化器外科医として必ず習得しなければいけない能力です。
担当医により直接指導、教育させて頂きます。
日本外科学会外科専門医制度修練施設
日本消化器外科学会専門医修練施設
日本大腸肛門病学会専門医修練施設
日本食道学会全国登録認定施設
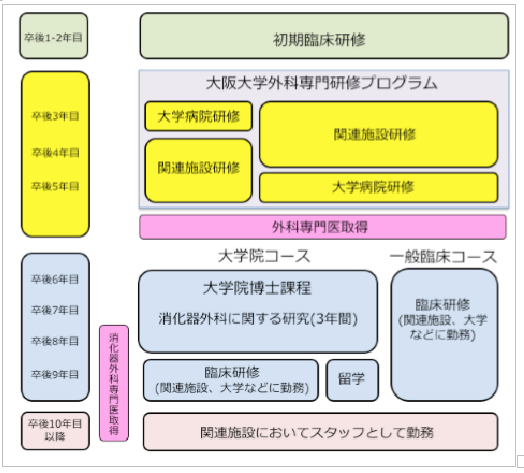
当院は大阪大学外科専門研修プログラムの基幹型臨床研修病院です。
各疾患の担当部長、担当医が責任を持って研修医の指導にあたっています。
まず消化器外科医として基本的な診断法、手術手技、周術期管理を、さらには各疾患において、診療ガイドラインに準じたEBM(evidence based medicine)に基づく診療技能を身に付けることを目標に指導します。
手術手技については、当科では標準的な定型手術から高難度手術まで幅広く実施しており、最先端の手術を経験することが可能です。また、アッペ、ヘルニア、ラパ胆といった消化器外科の基礎となる手術に関しては豊富な症例数があり、当院での研修修了時にはそれらの手術手技をほぼ完全に習得することが可能です。
外科専門医取得のための症例は、消化器外科手術に関しては、術者、助手とも充分な症例数を経験することが可能です。また当院では乳腺・内分泌外科、呼吸器外科とも一緒に診療をしていますので、それらの疾患に関しても、必要な症例数を経験できます。
学術活動にも力を入れており、まずは地方会から発表の機会を持って頂き、当院での研修中には全国学会への演題応募、発表もしてもらいます。また少なくとも1編以上の論文作成をして頂くことを基本としています。これらの学術活動においても、責任を持って指導する体制が整っています。
先にも説明していますが、当院は大阪大学外科専門研修プログラムの基幹型臨床研修病院であり、当院での研修後は大阪大学外科学講座に進むことになります。
消化器外科は3K(きつい、汚い、危険)であるというのは過去の話です。
当院は女性外科医も在籍しており、働く医師のQOLは充分に良好です。
スタッフも研修医も、勤務時間中はもちろん全力で仕事に打ち込み、休みの日は切り替えて、趣味や家庭サービスを存分に楽しんでいます。
当然のことながら、忙しくてしんどい時もありますが、手術により患者様を直接救命できるやりがいは、他科にはない特権であると思います。
志のある方は、大歓迎です、是非われわれと一緒に頑張りましょう。
各科プログラム
Copyright(C) Ikeda Municipal Hospital Rights Reserved.